Labordiagnostischer Ansatz beim Post-COVID-Syndrom (PCS)
Wie wird das Post-COVID-Syndrom definiert?
Bis zu 5% Patienten leiden nach einer akuten SARS CoV-2-Infektion an verschiedenen Langzeiterkrankungen, die als Post-COVID-Syndrom (PCS) bezeichnet werden. Ähnliche Symptome können auch nach Impfungen auftreten und werden dann als PostVac-Syndrom bezeichnet, wobei nach heutigem Verständnis die Pathophysiologie beider "Syndrome" dieselbe ist. Die Prävalenzen in der Literatur schwanken, weil die Zahlen abhängig von den Studienkollektiven variieren. Auch eine allgemein anerkannte Definition Post-COVID gibt es derzeit nicht. Die WHO definiert PCS als einen Zustand, der bei Menschen mit einer bestätigten oder wahrscheinlichen SARS-CoV-2-Infektion auftritt, in der Regel drei Monate nach Auftreten von COVID-19 mit Symptomen, die mindestens zwei Monate andauern und nicht durch eine andere Diagnose erklärt werden können.
Post-COVID-Symptome sind sehr vielseitig
Häufige Symptome sind anders nicht erklärbare Müdigkeit und Fatigue, Leistungsdefizite und kognitive Störungen wie z.B. Einschränkungen, insbesondere des Kurzzeitgedächtnisses. Das Spektrum der berichteten Symptome ist allerdings viel breiter, dazu zählen z.B. pulmonale, kardiovaskuläre, hämatologische, rheumatologische, dermatologische und endokrinologische Symptome.
Post-COVID tritt bei Patienten mit symptomatischer als auch mit asymptomatischer SARS-CoV-2-Infektion auf. Zu den bekannten Risikofaktoren, ein Post-COVID-Syndrom zu entwickeln, zählt neben der Schwere der akuten SARS-CoV-2-Erkrankung das weibliche Geschlecht und ein erhöhter BMI (Body-Mass-Index). Weiterhin wurden Risikofaktoren identifiziert, die zum Zeitpunkt der COVID-19-Diagnose vorlagen, dazu gehören Typ 2-Diabetes, EBV-Virämie, SARS-CoV-2-Viruslast und positive Autoantikörper-Befunde.
Immunologische Aspekte des Post-COVID-Syndrom
Studien haben gezeigt, dass bei Post-COVID-Patienten häufig proentzündliche Zytokine bis zu mehreren Monaten nach Infektion noch deutlich erhöht nachgewiesen werden können im Vergleich zu genesenen Kontrollprobanden. Hierzu zählen auch IL-6, TNF-α, IL-1β sowie IFN-γ. Zusätzlich weisen Langzeitdaten auf signifikante COVID-19-spezifische Veränderungen im Immunsystem hin, wobei die T-Lymphozyten durch Aktivierung bei gleichzeitiger Erschöpfung und Seneszenz gekennzeichnet sind (nachweisbar im quantitativen Immunprofil). Auffällig ist auch eine erhöhte Konzentration der Antikörper (Ak) gegen das CoV-2-Nucleocapsid (IgG(Nc)), jedoch nicht gegen das S1-Protein (IgG(S1)).
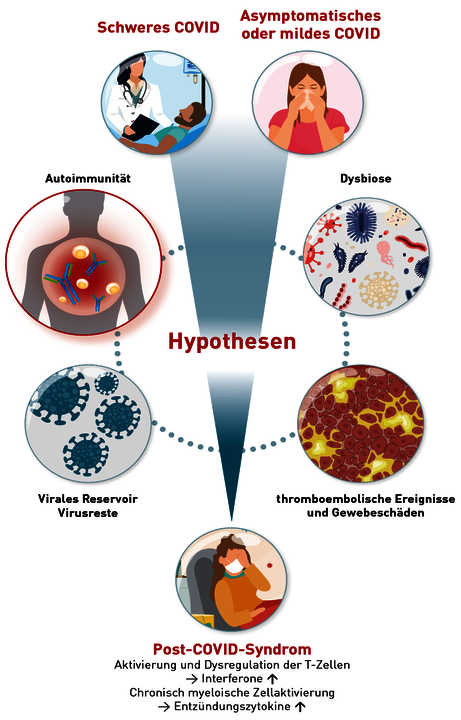
Die Immun-Pathophysiologie des Post-COVID-Syndroms ist nicht abschließend geklärt. Zu den führenden Hypothesen, die sehr wahrscheinlich oft in Kombination auftreten, gehören (siehe Abb. 1):
a. Die Auslösung einer gestörten Immuntoleranz und damit einhergehender Autoimmunität nach einer akute Virusinfektion. Dieser Mechanismus ist nicht spezifisch für das SARS-CoV-2-Virus. Für viele Viren ist beschrieben, dass sie Trigger von Autoimmunerkrankungen sein können.
b. eine Dysbiose des intestinalen Mikrobioms, wobei diskutiert wird, ob eine vorbestehende Dysbiose für ein Post-COVID prädisponiert oder verminderte Diversität, ein Ungleichgewicht zwischen pro- und antientzündlichen Erregern und eine gestörte Darmbarriere zur Per-sistenz der systemischen Inflammation und der Störung der Immuntoleranz führen.
c. mikro-/und makrovaskuläre thromboembolische Ereignisse und nicht reparierte Gewebeschäden
d. persistierende SARS-CoV-2-Viren oder virale Antigene und RNA in Geweben, die eine chronische Entzündung oder T-Zellaktivierung auslösen.
Abb. 1 Hypothese der Immunpathophysiologie des Post-COVID-Syndroms (modifiziert nach Merad et al. Science 375, 1122–1127 (2022))
Verschiedene Autoantikörper (AAk), insbesondere ANA (antinukleäre Ak), wurden bei akuter COVID-19-Erkrankung nachgewiesen. Es gibt viele Hinweise darauf, dass das Vorhandensein von AAk zum Zeitpunkt der COVID-19-Diagnose mit dem Auftreten von Post-COVID-Syndrom assoziiert ist.
Interessant sind Studien an Patienten mit verschiedenen Post-COVID-Symptomen, einschließlich neurologischer und kardiovaskulärer Symptome, die zeigten, dass bei allen Patienten AAk gegen verschiedene G-Protein-gekoppelte Rezeptoren (GPCR) nachweisbar waren. Diese wirkten als Rezeptoragonisten. Einige dieser regulatorischen GPCR-AAk aktivierten ihre Zielrezeptoren und verursachten einen positiv chronotropen Effekt, wie es die natürlichen Liganden z.B. Angiotensin-2 oder Endothelin-1 tun würden. Andere wiederum verursachten einen negativen chronotropen Effekt. GPCR-AAk wurden mit zahlreichen Erkrankungen des kardiovaskulären, pulmonalen und zentralen Nervensystems sowie mit Autoimmunerkrankungen in Verbindung gebracht und könnten auch bei der Entstehung von Post-COVID-Symptomen eine pathologische Rolle spielen.
Ebenso wurde untersucht, ob ACE2-AAk dazu beitragen, Post-COVID auszulösen. ACE2, ein membrangebundenes Protein, ist der molekulare Rezeptor der CoV-2-Infektion. Interessant ist, dass die Konzentration des löslichen ACE2, aber auch der ACE2-AAk mit dem Schweregrad des Post-COVID-Syndroms korrelieren.
Diagnostikempfehlungen
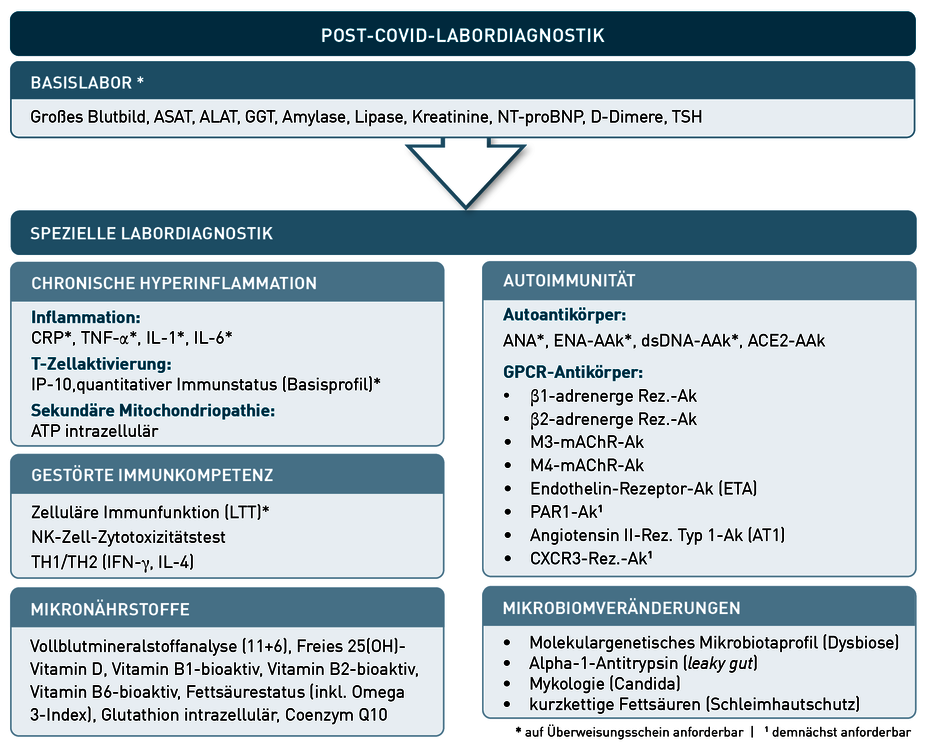
Es gibt aktuell keine beweisende Labordiagnostik des Post-COVID-Syndroms. Labordiagnostik ist aber differentialdiagnostisch auf Grundlage der klinischen Symptomatik ein wichtiger Baustein, um die Diagnose stellen zu können. Desweiteren dient Labordiagnostik zum Nachweis von Autoimmunität, zur Differenzierung eines hypo- und hyperinflamamtorischen Geschehens und zur gezielten Substitution von Mikronährstoffen. Auf Basis des gegenwärtigen Wissensstandes, schlagen wir die in Abb. 2 dargestellte Labordiagnostik vor.
Material
Die jeweiligen Angaben zum Probenmaterial entnehmen Sie bitte unserem COVID-Anforderungsbogen oder kontaktieren unser Service Team unter Tel. +49 30 77001-220.
Abrechnung
Eine Abrechnung ist zum Teil im Bereich der Gesetzlichen Krankenkassen gegeben. Die auf dem Überweisungsschein anforderbaren Analysen sind mit * markiert. Für Selbstzahler bitten wir Sie, die Kosten der Einzelanalysen unserem COVID-Anforderungsbogen zu entnehmen.
Abb. 2 Diagnostikempfehlungen bei Verdacht auf Post-COVID-Syndrom
Literatur
- AWMF S1-Leitlinie Long/ Post-COVID. Stand17.08.2022
- Merad et al., The immunology and immunopathology of COVID-19. Science 375, 1122–1127 (2022)
- Su et al., Multiple early factors anticipate post-acute COVID-19 sequelae. Cell 185, 881–895 (2022)
- World Health Organisation (WHO). A clinical case definition of post COVID-19 condition by a Delphi consensus. 6 October 2021