Diagnostik bei Verdacht auf atopische Dermatitis (Neurodermitis)
Die Atopische Dermatitis (AD, Synonym: atopisches Ekzem, Neurodermitis) ist die häufigste chronisch-entzündliche Hauterkrankung, die sowohl Kinder (ca. 25 %) als auch Erwachsene (bis zu 10 %) betreffen kann. Das klinische Erscheinungsbild variiert mit dem Alter der Patienten und der Schwere der Erkrankung. Während im frühen Kindesalter meist Ekzeme im Gesicht auftreten, äußert sich die AD später häufig in Form von Beugenekzemen sowie bei Erwachsenen in Abhängigkeit von hautbelastenden Tätigkeiten auch in Form von Handekzemen oder als sogenannte Prurigoform mit stark juckenden Knötchen und Knoten. Der Verlauf der Erkankung ist meist wechselhaft mit Schüben unterschiedlicher Dauer und Schwere. Eine Spontanheilung ist jederzeit möglich. Die Hauterkrankung selbst und mit ihr verbundene Faktoren, insbesondere der oft fast unerträgliche Juckreiz, können zu einer starken Beeinträchtigung der Lebensqualität, sozialer Isolation und Depression führen. Daher ist eine qualifizierte Diagnostik und Behandlung unerlässlich.
Ursachen der Atopischen Dermatitis
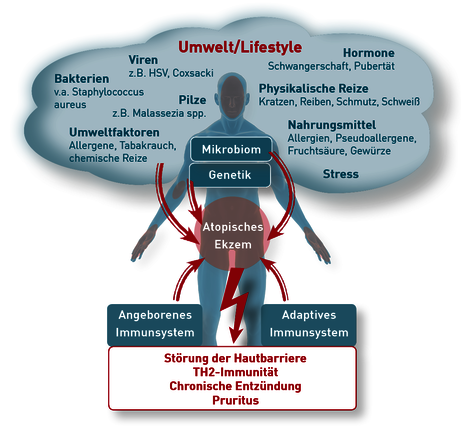
Sowohl die genetische Prädisposition als auch zahlreiche Auslösefaktoren spielen für die Erstmanifestation und das Auftreten der Erkrankungsschübe eine wesentliche Rolle (Abb. 1). Hierzu gehören eine Störung der HautbarriereFunktion sowie eine Fehlfunktion des Immunsystems der Haut. Verschiedene Mutationen und Polymorphismen von Barriereproteinen und Molekülen des angeborenen sowie des adaptiven Immunsystems wurden bisher mit AD assoziiert, und eine genetische Prädisposition stellt das höchste Risiko für das Auftreten einer AD dar. Der bekannteste genetische Risikofaktor ist eine Mutation im FLG-Gen, welche zu einer reduzierten Filaggrin-Expression in der Haut führt.
Neben der genetischen Prädisposition spielen sehr häufig externe Triggerfaktoren eine wichtige Rolle. Je nach Studien liegt bei 50-80% der Patienten eine IgE-vermittelte Allergie vor, die zum Schweregrad der AD beiträgt. In diesem Fall spricht man von extrinsischer AD. Diese gleicht im klinischen Bild der (nicht IgE-assoziierten) intrinsischen Form, kann sich jedoch bei entsprechenden Allergenkarenzmaßnahmen signifikant verbessern.
Abb. 1 Ursache & Einflussfaktoren Atopischer Dermatitis
Diagnostik bei Atopischer Dermatitis
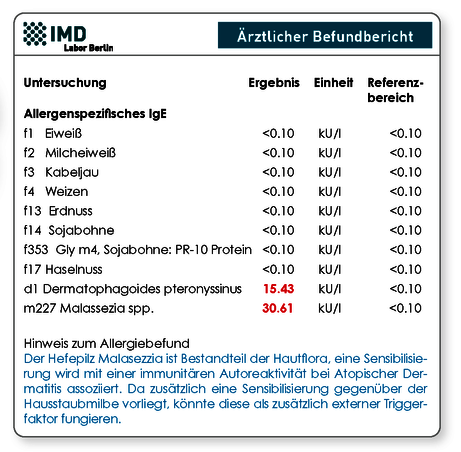
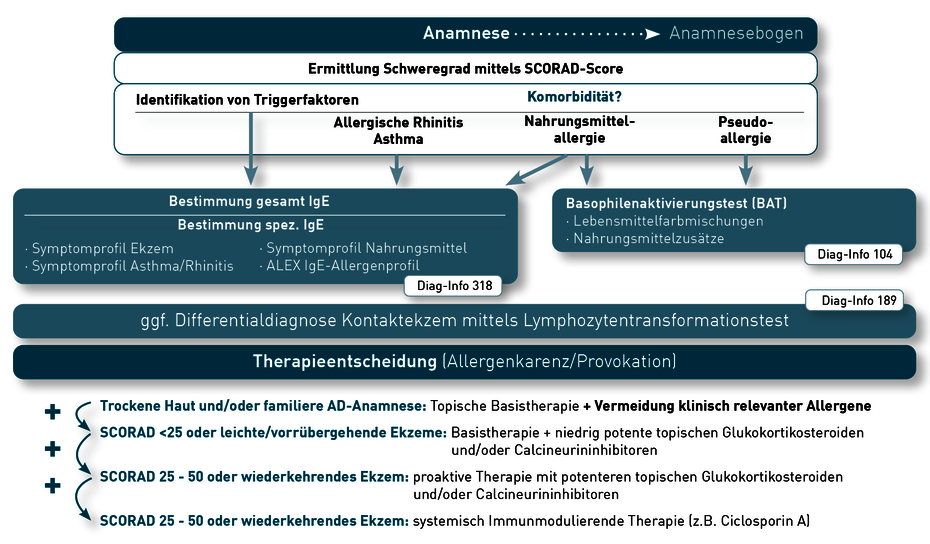
Da viele verschiedene genetische Mutationen mit einer AD assoziiert wurden, deren Untersuchung (z.B. FLG) zum Teil auch komplex ist, spielen genetische Untersuchungen in der Routinediagnostik bisher eine untergeordnete Rolle. Die wichtigsten Diagnosesäulen sind die Anamnese (inkl. Atopischer Eigen- und Familienanamnese) sowie die Untersuchung des gesamten Hautorgans. Der Schweregrad der AD sollte nach Europäischer Leitlinie mittels SCORAD Score beurteilt werden, da die Behandlungsempfehlungen sich nach dem Schweregrad richten (Abb. 3). Darüber hinaus ist es ebenfalls unerlässlich, mögliche Auslöser und/oder Triggerfaktoren (z.B. Stress, Nahrungsmittel, Pollen, …) zu identifizieren. In diesem Zusammenhang sollte besonders die Relevanz allergischer Reaktionen abgeklärt werden. Da ein Prick-Test auf Grund des pathologischen Hautbildes eine beeinträchtigte Aussagekraft haben kann, stellt die Bestimmung von spezifischem IgE hier ein wichtiges Diagnostiktool dar. Zusätzlich sollte das gesamt-IgE zur besseren Bewertung der Ergebnisse bestimmt werden; dieses allein ist jedoch für die Diagnostik einer AD nicht ausreichend, da es nicht bei allen AD-Patienten erhöht ist.
Abb. 2 Musterbefund des IgE-Profils Ekzem
Welche Allergene sollten untersucht werden?
Bei 30-40 % der Kinder mit AD liegt eine Nahrungsmittelallergie vor, bei Erwachsenen scheinen eher Umweltallergene (Hausstaubmilbe, Pollen, Tierepithelien) von besonderer Relevanz. Unser IgE-Profil Ekzem enthält die (auf Prävalenzdaten beruhenden) wichtigsten Allergene, die mit AD in Verbindung gebracht werden (Abb. 2). In aktuellen Studien wird neben den äußeren Triggerfaktoren auch dem Mikrobiom der Haut eine wesentliche Rolle bei der AD zugeschrieben. Der zur natürlichen Hautflora gehörende Hefepilz Malassezia spp. soll unter anderem durch Aktivierung autoreaktiver T-Zellen die Entzündung der Haut fördern. Bis zu 30 % der Kinder und 65 % der Erwachsenen mit AD weisen ein spezifisches IgE gegenüber Malassezia spp. auf. Es wird postuliert, dass ein Nachweis von spez. IgE auf Malassezia spp. auf eine autoreaktive Form der AD hindeutet. Klinischen Studien zufolge führt in diesem Fall eine 2-monatige systemische antimykotische Therapie zu reduzierten IgE-Werten und einer Hautverbesserung – dies gilt ins besondere bei der Head-Neck-Shoulder-Dermatitis.
Nahrungsmittelzusatzstoffe in stark verarbeitete Nahrungsmitteln können ebenfalls durch pseudoallergische Reaktionen eine AD triggern. Da diese Reaktionen IgE-unabhängig sind, sollte bei entsprechendem Verdacht der Basophilenaktivierungstest verwendet werden (Diagnostikinformation 104).
Komplexe Fälle und Differentialdiagnose
Auch Pollen, Tierepithelien und viele weitere Allergene können eine AD triggern. Gegebenenfalls kann die Erstellung eines individuellen Sensibilisierungsprofils mittels ALEX IgE-Allergenscreening (Diagnostikinformation 318) oder ISAC IgE-Allergenprofil (Diagnostikinformation 311) hilfreich sein, um eine bestmögliche Beurteilung der therapeutischen Möglichkeiten und/oder Karenzmaßnahmen zu erzielen. In seltenen Fällen kann auch das T-Zell-vermittelte Kontaktekzem dem klinischen Bild einer AD ähneln, so dass sich gegebenenfalls eine Differentialdiagnose mittels Lymphozytentransformationstest (LTT) empfiehlt. Häufige Auslöser sind hier Inhaltsstoffe aus Kosmetikprodukten, Nickel und weitere Umweltfaktoren (Informationsbroschüre LTT).
Material
Bestimmung von spez. IgE: 10 ml Vollblut zur Serumgewinnung (ausreichend für mindestens 20 Allergene)
BAT: 2 ml Heparinblut pro Allergen (alternativ EDTA-Blut)
Ein Probeneingang im Labor innerhalb von 24 Stunden (24h) muss gewährleistet sein. Das Blut sollte bei Raumtemperatur gelagert und transportiert werden. Innerhalb der Berliner Stadtgrenzen bieten wir Ihnen unseren Fahrdienst an (+49 (0)30 77001-250), für überregionale Abholungen kontaktieren Sie bitte den kostenfreien Kurierservice unter +49 (0)30 77001-450.
Abrechnung
Spez. IgE & BAT: Eine Abrechung ist bei gegebener Indikation im kassen- und privatärztlichen Bereich gegeben.
Literatur
- S2k-Leitlinie Neurodermitis, Version 2014
- Weidinger et al. Atopic Dermatitis (2018) Nat Rev Dis Primers.;4(1):1
- Wollenberg et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part II. (2018) J Eur Acad Dermatol Venereol.;32(6):850-878.
- Matricardi PM et al. EAACI Molecular Allergology User‘s Guide. (2016) Pediatr Allergy Immunol. 23:1-250
- Wichmann et al. In-vitro diagnostic in atopic dermatitis: Options and limitations (2017) Allergologie select, V1(2):15O-159