Gezielte Immundefektdiagnostik
Ein immunologisch geschwächter Patient weist in seinem Immunsystem messbare Veränderungen auf, die seine funktionelle Immunkompetenz beeinträchtigen.
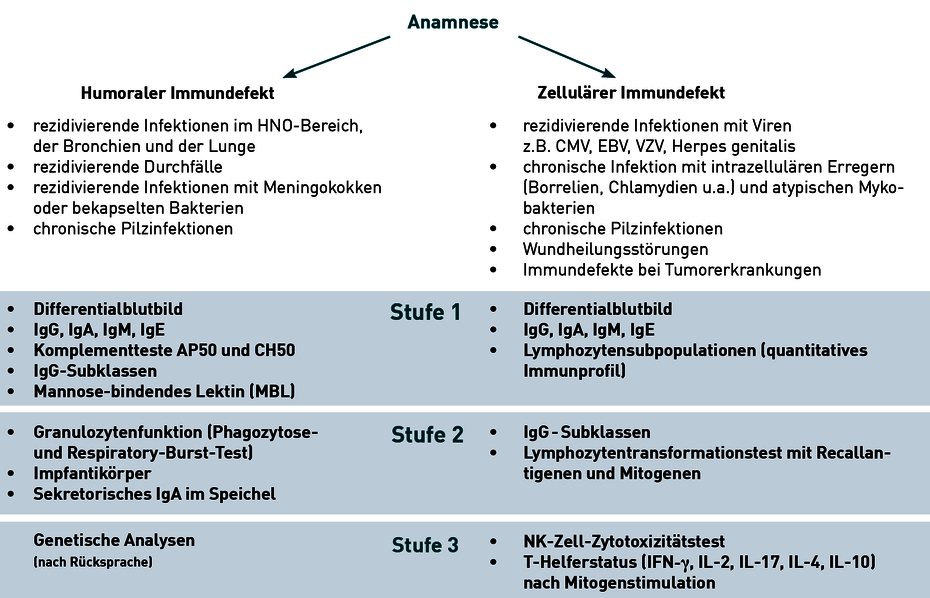
Die Immundefizienzen lassen sich in 4 Gruppen einteilen:
- primäre (angeborene) Immundefekte mit Manifestation im Säuglingsalter – sehr selten
- primäre Immundefekte mit später Manifestation
Die klinischen Symptome treten typischerweise zwischen dem 20. und 40. Lebensjahr auf. Ein genetischer Hintergrund ist wahrscheinlich, wobei die Manifestation durch den Einfluss von Umweltfaktoren, Ernährung, Infektionen u.ä. getriggert wird (z.B. CVID – Antikörpermangelsyndrom).
- sekundäre Immundefekte - meist erworben im Rahmen verschiedener Grunderkrankungen, z.B. Tumor, chronische Infektionen, Stoffwechselerkrankungen wie z.B. Diabetes, Traumata, Schadstoffeinwirkungen oder höheres Lebensalter.
- iatrogene Immundefekte (Folge von Behandlungsmaßnahmen). Die häufigste Ursache ist eine therapeutische Immunsuppression (z.B. nach Transplantation, bei Autoimmunerkrankungen oder nach Strahlen- und Chemotherapie bei Tumorpatienten).
Bezogen auf die gestörten Partialfunktionen des Immunsystems kann man Defekte des spezifischen Immunsystems (T-, B-Lymphozyten, Antikörper) von Störungen des unspezifischen Systems (Monozyten, Granulozyten, NK-Zellen, Komplementdefekte) abgrenzen.
In der Praxis hat es sich durchgesetzt, von zellulären und von humoralen Immundefekten zu sprechen. Zelluläre Defekte sind dadurch bedingt, dass Immunzellen in zu geringer Zahl vorliegen oder dass diese funktionell gestört sind.
Von humoralen Immundefekten spricht man, wenn „lösliche“ Blut- und Lymphbestandteile betroffen sind, wie Antikörper, Komplementproteine oder Mannose-bindendes Lektin.
Die Defekte können kombiniert oder isoliert vorkommen. Die Anamnese und die bestehende klinische Symptomatik sind für eine rationelle Immundefektdiagnostik richtungsweisend.
Abb. 1 Die angegebene Stufendiagnostik basiert auf der AWMF-Leitlinie „Diagnostik von primären Immundefekten“ Registriernummer 027-050, zuletzt modifiziert 2011
Notwendiges Blutabnahmematerial für die genannten Analysen und Abrechnung
| EBM-Kostenübernahme | ||
|---|---|---|
| Differentialblutbild | 2 ml EDTA-Blut | ja |
| IgG, IgA, IgM, IgE | 5 ml Vollblut (Serum) | ja |
| Komplementteste AP50 und CH50 | 5 ml Vollblut (Serum) | ja |
| IgG-Subklassen | 5 ml Vollblut (Serum) | ja |
| Mannose-bindendes Lektin (MBL) | 5 ml Vollblut (Serum) | ja |
| Lymphozytensubpopulationen | 2 ml EDTA-Blut | ja |
| Granulozytenfunktionsteste (Phago+Burst) | 10 ml Heparinblut | ja |
| Impfantikörper | 5 ml Vollblut (Serum) | ja |
| Sekretorisches IgA im Speichel | 1 ml Speichel | ja |
| Lymphozytentransformationstest | 20 ml Heparinblut + 5 ml Vollblut | ja |
| NK-Zell-Zytotoxizitätstest | 10 ml Heparinblut | nein* |
| T-Helferstatus (IFNγ, IL2, IL17, IL4, IL10) | 10 ml Heparinblut | nein* |
* Diese Analysen gehören nicht zum Leistungsspektrum der Gesetzlichen Krankenkassen (GKV). Bitte entnehmen Sie die Kosten für Selbstzahler dem PDF-Dokument.
Wichtig:
Eine Immundefektdiagnostik sollte nach Möglichkeit immer im infektfreien Zeitraum stattfinden.
Sie wollen sich einen Vortrag dazu ansehen?
Zu diesem Thema steht Ihnen in unserem Videoarchiv ein Übersichtsvortrag zur Verfügung. Der Zugang ist ohne Anmeldung und kostenfrei möglich.